პრენატალური სკრინინგის შესახებ
- პრენატალური სკრინინგის (პნს) მიზანი
პრენატალური სკრინინგის მიზანია ნაყოფის სხვადასხვა პათოლოგიის განვითარების რისკის ადრეული შეფასება და დედისთვის ორსულობასთან დაკავშირებული გართულებების წარმოშობის რისკის დადგენა. ასევე ხაზგასმით უნდა აღინიშნოს გენეტიკური აბერაციების განვითარების რისკის არარსებობის შემთხვევაში ინვაზიური ტესტირების საჭიროების გამორიცხვა. ორსულობის პირველ ტრიმესტრში ჩატარებული სკრინინგი საშუალებას იძლევა განხორციელდეს პრევენციული ღონისძიებები ზოგიერთი პათოლოგიის, მაგალითად პრეეკლამპსიის სინდრომის და მასთან დაკავშირებული გართულებების თავიდან აცილების მიზნით. ყოველივე ზემოთ აღნიშნულიდან გამომდინარე, ეფექტური პრენატალური სკრინინგი უნდა ხასიათდებოდეს სისწრაფით, აკურატულობით და სარწმუნო შედეგით. ასევე მნიშნელოვანია რისკის შეფასება მოხდეს სრულყოფილად, მრავალმხრივი გამოკვლევების შედეგების შეჯამების საფუძველზე (ულტრაბგერითი გამოკვლევა, ბიოქიმიური მაჩვენებლები, დედის ისტორია).
- ორსულობის პირველი ტრიმესტრის სკრინინგი
ორსულობის პირველი ტრიმესტრის კომბინირებული სკრინინგი ოპტიმალური მიდგომაა დედის და ნაყოფის მრავალი პათოლოგიის განვითარების რისკის შეფასების და გარკვეული გართულებების თავიდან აცილების მიზნით. ტრისომიების არაინვაზიური სკრინინგი B·R·A·H·M·S - ის ბიომარკერებით ხასიათდება დედის და ნაყოფის მინიმალური ზიანის და მაქსიმალური დაზოგვის მაჩვენებლით, რაშიც ანალიზების ჩატარებისას მიღებული სტრესის გარდა, მოიაზრება ფინანსური მხარეც. აღნიშნული ანალიზის შედეგი მიიღება მრავალი კომპონენტის შეჯამების საფუძველზე და მოიცავს როგორც ბიოქიმიურ მარკერებს, ასევე დედის სამედიცინო ისტორიას, ულტრაბგერითი გამოკვლევების შედეგებს და ბიოფიზიკურ მაჩვენებლებს. სკრინინგის შედეგის კალკულაცია ხორციელდება შესაბამისი რისკის შეფასების კომპიუტერული პროგრამით და საბოლოო ჯამში მიიღება ორსულის ინდივიდუალური რისკი.
აღსანიშნავია უმაღლესი ხარისხის გადამწყვეტი მნიშვნელობა პირველი ტრიმესტრის სკრინინგისას, რაც გამომდინარეობს იმ მრავალი გართულებიდან, რომელიც შესაძლოა განვითარდეს ორსულობის განმავლობაში, თუ არ მოხდა დროული პრევენციული ღონისძიებების გატარება. დედის ჯანმრთელობის გართულებებს შორის აღსანიშნავია: პრე-ეკლამპსია, გესტაციური დიაბეტი, ნაადრევი მშობიარობა ან თვითნებური აბორტი. ნაყოფის შემთხვევაში შესაძლებელია თავიდან იქნას აცილებული შემდეგი გართულებები: კარდიოლოგიური გართულებები, ორსულობის კონკრეტული ეტაპისთვის ნაყოფის ზომის შეუსაბამო სიმცირე, მაკროსომია. ჩამონათვალში ასევე უნდა აღინიშნოს 21-ე, 18-ე და 13-ე ქრომოსომათა ტრისომიები, რომელთა დეტექცია შესაძლებელი, ხოლო თავიდან აცილება შეუძლებელია, თუმცა სკრინინგის შედეგი მშობელს აძლევს საშუალებას იყოს ინფორმირებული და დროულად მიიღოს მისთვის კორექტული გადაწყვეტილება.
დედის სისხლის ნიმუშის ანალიზის საფუძველზე შესაძლებელია განხორციელდეს პირველი ტრიმესტრის ბიომარკერების: PAPP-A (Pregnancy Associated Plasma Protein-A) და Free ß hCG (Human chorionic gonadotropin, ß subunit) განსაზღვრა დედის სამედიცინო ისტორიის და ულტრაგბერითი პარამეტრების გამოკვლევის თანხლებით.
ულტრაბგერითი მარკერების: კისრის ნაოჭის სისქის (Nuchal translucency (NT)) და თხემ-კუდუსუნის სიგრძის (Crown rump Length (CRL)) მაღალი სიზუსტით გაზომვა უმნიშვნელოვანესია პირველი ტრიმესტრის პრენატალური სკრინინგისას.
საერთი ჯამში, მონაცემთა ჯამური ანალიზი ხორციელდება კომპიუტერული პროგრამა B•R•A•H•M•S Fast Screen 3.0 pre I plus - ის საშუალებით, FMF – ის (Fetal medicine foundation) ალგორითმებზე დაყრდნობით.
აქვე უნდა აღინიშნოს, რომ პირველი ტრიმესტრის მარკერებთან ერთად ბიომარკერი PLGF-ის (Placental growth factor) გამოყენება სამმაგი ტესტის ფარგლებში, საშუალებას გვაძლევს ტრისომიების და განვითარების მანკების გარდა დადგინდეს პრეეკლემპსიის განვითარების რისკი 96-97%-იანი სიზუსტით.
- ორსულობის მეორე ტრიმესტრის სკრინინგი
ორსულობის მეორე ტრიმესტრში (14-დან 19-ე კვირის განმავლობაში) ბიომარკერების: uE3 - ის (Unconjugated estriol), Free β hCG - ის (Human chorionic gonadotropin) და AFP-ის (Alpha fetoprotein) კომბინაციით სამმაგი ტესტის ჩატარება ასევე მნიშვნელოვან ინფორმაციას გვაძლევს ნაყოფის განვითარების შესახებ. გარდა ტრისომიების დეტექციისა, AFP-ის კონცენტრაციის შეფასება დედის სისხლში ორსულობის 15-20 კვირებზე გამოავლენს ნერვული მილის განვითარების დეფექტების არსებობას, რომელთა დადასტურება საჭიროა ულტრაბგერითი გამოკვლევით.
ანეუპლოიდიის მაღალი ინდივიდუალური რისკის მქონე ორსულებს გინეკოლოგის გადაწყვეტილების თანახმად უტარდებათ ინვაზიური დიაგნოსტიკა, როგორიცაა ამნიოცენტეზი ან CVS (ქორიონის ხაოების ნიმუშის გამოკვლევა), რათა დადასტურდეს სკრინინგის შედეგი.
- პრეეკლამპსიის სკრინინგი
პრეეკლამპსია - ასევე ცნობილი როგორც "ორსულობის მოწამვლა", ორსულობასთან დაკავშირებული პათოლოგიური მდგომარეობაა, რომელიც ვლინდება ორსულთა დაახლოებით 2-8%-ში. იგი ყოველწლიურად 50 000 ორსულის გარდაცვალების და შემთხვევათა 15%-ში ნაადრევი მშობიარობის მიზეზს წარმოადგენს. პირველი კლინიკური ნიშნები, როგორიცაა ჰიპერტენზია (> 140/90 მმ Hg) და პროტეინურია (300 მგ/დღე) შესაძლებელია გამოვლინდეს ორსულობის 20-ე კვირის შემდეგ. პრეეკლამპსიის სკრინინგი და პრევენცია მნიშვნელოვანია როგორც დედის, ასევე ნაყოფისთვის ეკლამპსიის მიერ ინდუცირებული ხანმოკლე და ხანგრძლივი პათოლოგიური ცვლილებების თავიდან ასაცილებლად.
ორსულობის პირველი ტრიმესტრის 11-14 კვირებზე პრეეკლამპსიის განვითარების რისკის განისაზღვრა ხორციელდება შრატის ბიომარკერების: PAPP-A -ს (Pregnancy-associated plasma protein A) და PlGF-ის, ასევე ბიოფიზიკური მარკერების - MAP (Mean arterial pressure), UAPI (umbilical artery pulsatility index), დედის ისტორიის და ულტრაბგერითი გამოკვლევის (Uterine artery Doppler) საფუძველზე.
პრეეკლამპსიის განვითარების მაღალი რისკის მქონე ორსულთა ადრეული მკურნალობა ასპირინის დაბალი დოზებით ამცირებს ამ უკანასკნელის და მასთან დაკავშირებული გართულებების განვითარების რისკს. თუმცა, პრეეკლამპსიის რისკის ჯგუფის გამოვლენა პრევენციული ღონისძიებების მისაღებად აუცილებელ წინაპირობას წარმოადგენს, ვინაიდან ასპირინი, ისევე როგორც სხვა მედკამენტები, ხასიათდება შესაბამისი უკუჩვენებებით და მისი გამოყენება ყოველგვარი გამოკვლევის გარეშე, განურჩევლად ნებისმიერი ორსულის შემთხვევაში, დაუშვებელია.
- პრეეკლამპსიის დიაგნოსტიკა
როგორც უკვე აღინიშნა, პრეეკლამპსიის საწყისი კლინიკური ნიშნები ვლინდება ორსულობის მეორე ტრიმესტრში. თანამედროვე მიდგომას პრეეკლამპსიის დიაგნოსტირებისთვის წარმოადგენს სისხლის წნევის განსაზღვრა და პროტეინურიის ანალიზი. მოცემული კლინიკური სიმპტომები არ არის სპეციფიკური პრეეკლამპსიის დიაგნოსტირებისთვის. ორსულთა დაახლოებით 10% - ში აღინიშნება პრეეკლამპსიის კლინიკური ნიშნები ჰიპერტენზიის და პროტინურიის სახით, თუმცა მათგან მხოლოდ 25 %-ში ვითარდება პრეეკლამპსია.
პრეეკლამპსიის გაუმჯობესებული დიაგნოსტირების და პროგნოზისთვის მნიშვნელოვანია ორსულობის 20-ე კვირიდან, პრეეკლემპსიის პირველი სიმპტომების გამოვლენის თანავე კლინიკური სურათის შეფასების პარალელურად განისაზღვროს sFlt-1 (Soluble fms-like tyrosine kinase-1)/PlGF ფარდობა (პრეეკლამპსიის დიაგნოსტიკა ბიომარკერებით პროგრამას არ საჭიროებს).
პრეეკლამპსიის დიაგნოსტირებისას sFlt-1/PlGF ფარდობის მიხედვით ორსულთა დაყოფა ქვეჯგუფებად:
- sFlt-1/PlGF ფარდობა < 38: ამ ჯგუფის წარმომადგენლებს მოსალოდნელია არ განუვითარდეთ პრეეკლამპსია ანალიზის შედეგიდან მინიმუმ 1 კვირის განმავლობაში;
- sFlt-1/PlGF ფარდობა > 85 (პრეეკლამპსიის ადრეული დასაწყისი) ან > 110 (პრეეკლამპსიის გვიანი დასაწყისი): ამ ჯგუფის წარმომადგენლებს მოსალოდნელია განუვითარდეთ პრეეკლამპსია ან პლაცენტის სხვა ტიპის უკმარისობა;
- sFlt-1/PlGF ფარდობა 38–85 (პრეეკლამპსიის ადრეული დასაწყისი) და 38–110 (პრეეკლამპსიის გვიანი დასაწყისი): ამ ჯგუფის წარმომადგენლებს არ აქვთ პრეეკლამპსია, მაგრამ მაღალი რისკის ჯგუფს მიეკუთვნებიან მისი განვითარების მხრივ დაახლოებით 4 კვირაში.
ზღურბლი (Cut-off)
| sFlt/PLGF ფარდობის გამოყენებით შესაძლებელია დადგინდეს: |
34-ე კვირამდე |
34-ე კვირის შემდეგ |
გამოყენებული ლიტერატურა |
|---|---|---|---|
| პრეეკლამპსიის ეჭვი | 38 | 38 | Zeisler et al. |
| პრეეკლამპსიის დიაგნოზი | 85 | 110 | Verlohren et al. |
| დამატებითი ინფორმაციისთვის იხილეთ: "Implementation of the sFlt-1/PlGF ratio for prediction and diagnosis of pre-eclampsia in singleton pregnancy: implications for clinical practice" https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4369131/#b57 . |
- პირველი და მეორე ტრიმესტრის სკრინინგი - ეფექტურობის შედარება
კომბინირებული სკრინინგის მიდგომით ტრისომიების დეტექციის სიზუსტის დონე 97%-ს აღწევს, რაც გამორიცხავს ინვაზიური ტესტის საჭიროებას ისეთ შემთხვევებში, როდესაც სკრინინგისას პათოლოგიების არსებობის რისკი არ აღინიშნება. პირველ ტრიმესტრში B·R·A·H·M·S - ის შესაბამისი ბიომარკერების კომბინაციით ვღებულობთ სრულყოფილ პასუხს, რომელის საფუძველზე შესაძლებელია თამამად განხორციელდეს მომდევნო ქმედებები.
პირველი ტრიმესტრის გენეტიკური სკრინიგი პრეეკლამპსის ბიომარკერის, ულტრაბგერითი გამოკვლევის და დადის სამედიცინო ისტორიის მონაცემების დამატებით, გვაძლევს ინფორმაციას როგორც ნაყოფის, ასევე დედის ჯანმრთელობის მდგომარეობის შესახებ. კონკრეტულად, დედის შემთხვევაში შესაძლებელია განისაზღვროს: პრეეკლამპსიის, გესტაციური დიაბეტის, ნაადრევი მშობიარობის და ორსულობის თვითნებური შეწყვეტის განვითარების რისკის შესახებ. ნაყოფის მხრივ, აღსანიშნავია 21-ე, 18-ე, 13-ე ქრომოსომათა ტრისომიების, მაკროსომიის, გესტაციური ასაკისთვის შეუსაბამო მცირე ზომის, მაკროსომიის, კარდიოლოგიური პრობლემების რისკის შეფასება. პირველი ტრიმესტრის შემთხვევაში სკრინინგის სიზუსტე 96-97%-ს შეადგენს. მეორე ტრიმესტრის შემთხვევაში სამმაგი ტესტის სკრინინგის დეტექციის სიზუსტე 65-70%-ია. მეორე ტრიმესტრში ასევე შესაძლებელია განისაზღვროს ნერვული მილის განვითარების დეფექტების არსებობა, რომელთა დადასტურება ხდება ულტრაბგერითი გამოკვლევით.
პირველი ტრიმესტრის სკრინინგი მეორესთან შედარებით მეტად მნიშვნელოვანია პრევენციული ღონისძიებების გატარების შესაძლებლობის მხრივ. პრეეკლამპსიის სკრინინგი საშუალებას გვაძლევს მომატებული რისკის შემთხვევაში დაინიშნოს ასპირინის მცირე დოზებით პრევენცია. მეორე ტრიმესტრში პრეეკლამპსიის პირველადი კლინიკური ნიშნები პროტეინურიის და ჰიპერტენზიის სახით, წარმოადგენს არასპეციფიკურ ნიშნებს პრეეკლამპსიის დიაგნოზის დასასმელად. აღნიშნულ შემთხვევაში სპეციფიკური ბიომარკერების (sFlt-1/PLGF) ფარდობის განსახღვრა გვაძლევს ზუსტი დიაგნოზის დასმის საშუალებას, ხოლო შემდგომში (მესამე ტრიმესტრი), სინდრომის მკურნალობის განმავლობაში მისი კონტროლის და მენეჯმენტის საშუალებას.
- მნიშვნელოვანი ფაქტორები რისკის შეფასებითვის
რისკის კალკულაცია დამოკიდებულია მთელ რიგ ფაქტორებზე, როგორიცაა: დედის სისხლის შრატის ბიომარკერები, ულტრაბგერითი გამოკვლევები და დედის სამედიცინო ისტორიის მონაცემები. მნიშვნელოვანია თითოეული ფაქტორი განისაზღვროს ზედმიწევნით ზუსტად, ვინაიდან ყოველი მათგანისთვის დამახასიათებელი მცირე უზუსტობა საერთო ჯამში შესაძლოა იძლეოდეს საკმაოდ გაზრდილ უზუსტობის მაჩვენებელს, რაც თავის მხრივ გავლენას ახდნს ინდივიდუალური რისკის შეფასებაზე.
- ხარისხის სტანდარტები: FMF (Fetal medicine foundation) და BRAHMS-ის ბიომარკერები
დღეისთვის FMF წარმოადგენს ორგანიზაციას, რომელიც მოითხოვს ხარისხის უმაღლესი სტანდარტების დაცვას. თერმო ფიშერის, კერძოდ ბრამსის სისხლის შტარის მარკერების განმსაზღვრელი ტესტ სისტემები შესაბამის კრიპტორის პლატფორმასთან ერთად, 1999 წლიდან წარმატებით აკმაყოფილებს FMF-ის სტანდარტებს, რაც მის უდავო ხარისხსა და საიმედო გამოსავალზე მეტყველებს. კრიპტორის პლატფორმის და ბრამსის ბიომარკეტების უნაკლო შესრულება, გარდა სრულად ავტომატიზებული სისტემისა, წარმოადგენს შედეგს, რომელიც მიიღება TRACE უნიკალური ტექნოლოგიაზე დაყრდნობით.
- კომპიუტერული პროგრამა B•R•A•H•M•S Fast Screen 3.0 pre I plus
ბიოქიმიური და ბიოფიზიკური მახასიათებლების განსაზღვრის გარდა, მეტად მნიშვნელოვანია პრენატალური სკრინინგის კომპიუტერული პროგრამა, რათა რისკის შეფასება მოხდეს მაღალი სარწმუნოებით.
B•R•A•H•M•S Fast Screen 3.0 pre I plus წარმოადგენს თანამედროვე, მძლავრ პრენატალური სკრინინგის კომპიუტერულ პროგრამას ტრისომიების რისკის კალკულაციისა და პრეეკლამპსიის განვითარების რისკის შეფასებისთვის. პროგრამა შემუშავებულია FMF-ის მიერ ჩატარებული კვლევების საფუძველზე და მოიცავს ტრისომიების და პრეეკლამპსიის განვითარების რისკის შესაფასებელ ალგორითმებს, რომელთა შორისაა 220 000 ორსულის მონაცემებზე დაყრდნობით შედგენილი მედიანები. აღნიშნული უზრუნველყოფს რისკის სარწმუნო და ეფექტურ კალკულაციას.
Fast Screen მარტივი და ეფექტური პროგრამაა, რომელიც მონაცემთა მენეჯმენტის საშუალების გარდა, სტატისტიკური და აუდიტორული რეპროტების და სხვა სახის ინფორმაციის გენერირების შესაძლებლობას ქმნის. პროგრამა აღჭურვილია ბაზაში მონაცემთა ძიების ხელსაწყოთი, ასევე შესაძლებელია მათი ექსპორტი სტატისტიკისა და კვლევებისთვის, რეპორტების ბეჭდვა, ბაზების დაარქივება და შენახვა.
- პრენატალური სკრინინგი დღესდღეობით: OSCAR - პრინციპი
OSCAR (One Stop Clinic for Assessment of Risk) პრინციპი გულისხმობს 11 - დან 13+6 კვირებზე პაციენტის საავადმყოფოში ერთი ვიზიტის ფარგლებში განხორციელდეს:
- პრე-ტესტ კონსულტაცია;
- დედის სამედიცინო ისტორიის კითხვარის შევსება;
- ულტრაბგერითი გამოკვლევა;
- სისხლის ნიმუშის აღება ბიქიმიური მარკერების ანალიზისთვის;
- რისკის კალკულაცია;
- პოსტ-ტესტ კონსულტაცია.
სკრინინგის შედეგი მზადაა დაახლოებით 2 საათში, რაც პაციენტს უზოგავს დროს, ენერგიას და ფინანსებს.
- UK NEQAS - ხარისხის გარე კონტროლის მონაცემები - სტაბილური შედეგი გარანტირებულია
ბრამსის ტესტ-სისტემები წლების განმავლობაში წარმატებით გადის ხარისხის როგოც შიდა, ასევე გარე კონტროლს.
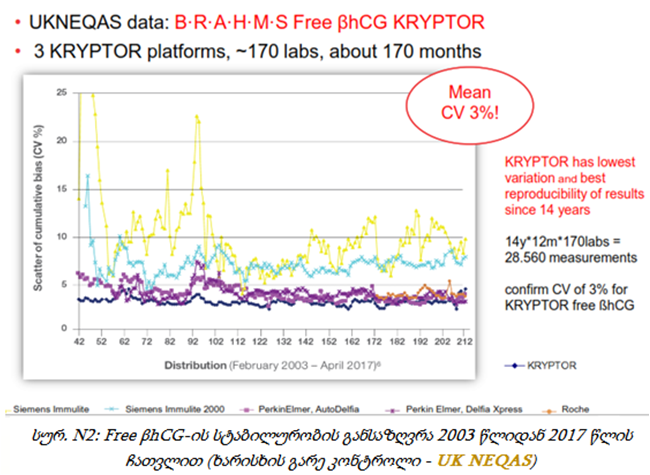
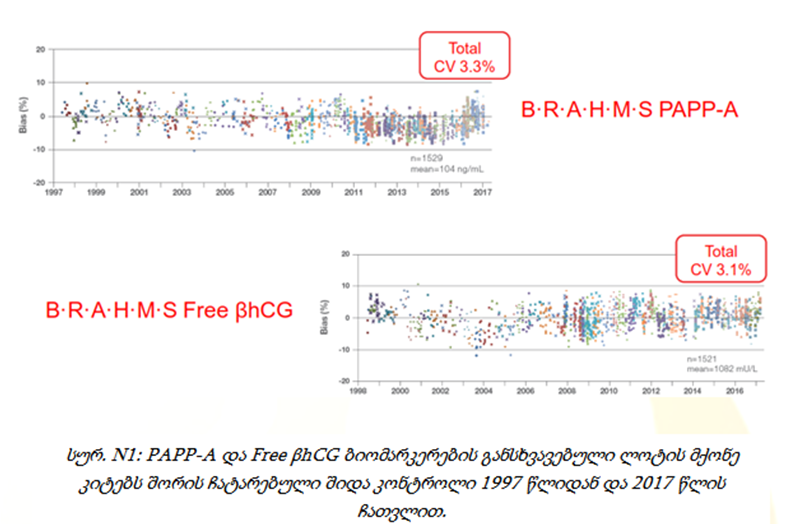
მაგალითისთვის, PAPP-A და Free βhCG ბიომარკერების განსხვავებული ლოტის მქონე კიტებს შორის შიდა კონტროლი ხორციელდებოდა 1997 წლიდან და 2017 წლის ჩათვლით. ლოტებს შორის ვარიაციის კოეფიციენტის (CV) დაბალი მაჩვენებელი სტაბილურად შენარჩუნებულია კრიპტორზე შესრულებული სხვადასხვა ლოტის მქონე კალიბრატორის, კიტების და მრავალი ნიმუშის გამოყენებით. ტოტალური CV-მაჩვენებელი აღნიშნულ შემთხვევაში წარმოადგენს PAPP-A -სთვის 3.3%-ს, ხოლო Free βhCG -სთვის 3.1% (იხილეთ სურათი N1).
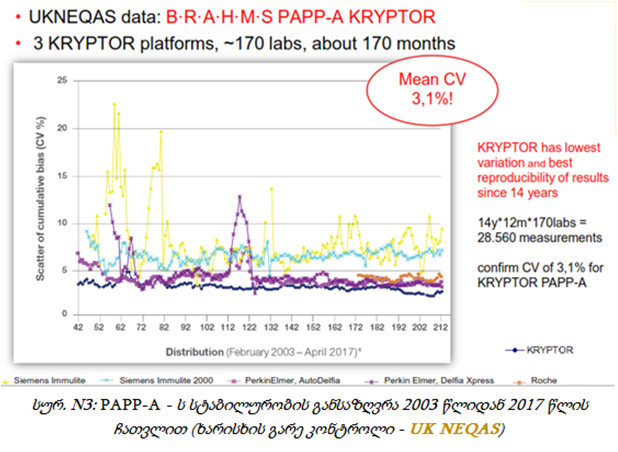
აქვე უნდა აღინიშნოს ხარისხის გარე კონტროლის UK NEQAS-ის (The United Kingdom National External Quality Assessment Service) მიერ ჩატარებული კვლევა სხვადასხვა მწარმოებლის მიერ გამოშვებულ სისტემებს შორის არსებული ხარისხის და სტაბილურობის შესაფასებლად, რომელშიც კრიპტორის სისტემა მონაწილეობს 2003 წლიდან და კონკურენტებს შორის დღემდე უმაღლესი სტაბილურობით ხასიათდება (იხ. სურ.N2). დიაგრამაზე ნაჩვენები მონაცემები მიღებულია UK NEQAS-ის მიერ განხორციელებული კვლევის საფუძველზე Free βhCG-ის განსაზღვრით კრიპტორის სამ პლატფორმაზე, დაახლოებით 170 ლაბორტორიაში, 170 თვის განმავლობაში. კრიპტორის მონაცემები აღნიშნულია ლურჯად.
იგივე შეიძლება ითქვას PAPP-A-ს შემთხვევაშიც, რომლის CV- ის მაჩვენებელი 3.1%-ს შეადგენდა (იხ. სურ.N3)